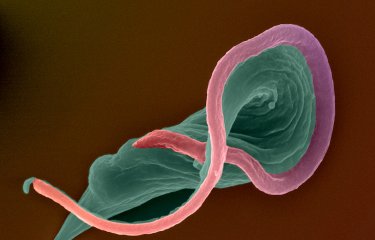
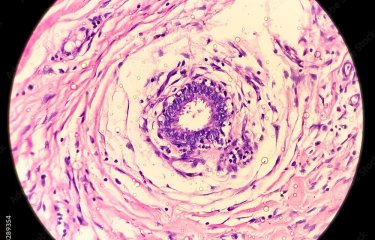
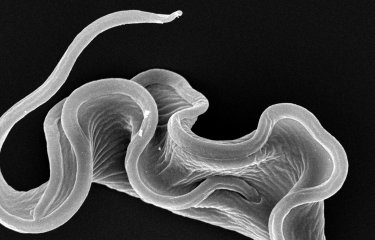
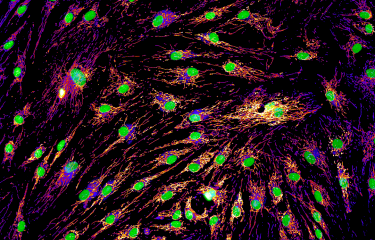
Nos fiches maladies
Les équipes de recherche de l’Institut Pasteur travaillent à la prévention et au traitement d’une soixantaine de maladies. Causes, symptômes, diagnostic, traitements, prévention, épidémiologie : retrouvez nos fiches d’information détaillées par ordre alphabétique.