Mise à jour - Février 2024
Quelles sont les causes ?
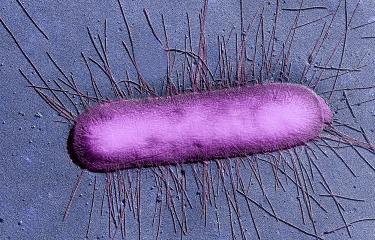
Escherichia coli (E. coli) est une bactérie présente dans le microbiote intestinal de l’humain et des animaux. Si la plupart des souches d’Escherichia coli sont inoffensives, certaines d’entre elles, comme les ECEH, ayant acquis des facteurs de virulence, sont pathogènes. Elles vont libérer des toxines induisant majoritairement une lésion de l’endothélium vasculaire (la couche de cellules tapissant les vaisseaux sanguins) intestinal et rénal.
Comment se transmet la bactérie ?
La transmission des pathogènes de type ECEH survient majoritairement lors de la consommation d’aliments contaminés. Le réservoir naturel des ECEH étant principalement le tube digestif des bovins, les produits alimentaires concernés sont généralement la viande crue ou insuffisamment cuite, les produits laitiers au lait cru, et plus rarement les produits végétaux crus. La contamination peut également survenir lors de la traite ou l’abattage de ces animaux. Les matières fécales des ruminants présents dans le sol, dans le fumier et dans l’eau (mares, ruisseaux) sont aussi une source possible de contamination.
La transmission interhumaine de ECEH est également possible, mais elle survient plus rarement. Dans la majorité des cas, elle s’observe en milieu familial ou dans des collectivités (crèches par exemple).
Quels sont les symptômes ?
Les symptômes provoqués par ECEH (E. coli entérohémorragiques) apparaissent entre 3 et 4 jours après l’infection (source : Anses, 2019). Il s’agit de douleurs abdominales et de diarrhées, lesquelles peuvent évoluer vers des formes sanglantes (colites hémorragiques). Des vomissements et de la fièvre peuvent aussi survenir. Si dans la plupart des cas, la guérison est spontanée, l’infection peut parfois aboutir à une forme sévère nommée syndrome hémolytique et urémique (SHU) et peut être mortelle.
À LIRE AUSSI
Comment diagnostiquer l’infection ?
Pour détecter la bactérie E.coli, le meilleur moyen est une analyse des selles du patient en laboratoire. Cet examen permet de détecter ou non la présence des Escherichia coli à l’origine de l’infection.
Comme il y a de très nombreux Escherichia coli dans notre tube digestif, il faudra reconnaître en particulier les Escherichia coli entérohémorragiques, en détectant le gène codant la shigatoxine, ou bien la toxine elle-même, par des méthodes de laboratoire.
Quels sont les traitements ?
La plupart des antibiotiques sont déconseillés pour traiter les infections à ECEH. En détruisant les bactéries, ces derniers entraînent la libération de Shiga-toxines dans l’organisme, ce qui peut aggraver le SHU. Cependant, des traitements à base de certains antibiotiques, comme l’azithromycine, n’entraînant pas le relargage de ces toxines sont en cours d’évaluation. En attendant leurs résultats, la stratégie thérapeutique du SHU consiste à compenser les déficiences occasionnées par les Shiga-toxines (chute des globules rouges, des plaquettes, atteinte rénale) par transfusion, dialyse, et échanges plasmatiques.
Les épisodes diarrhéiques sont, quant à eux, traités de manière symptomatique : les patients sont réhydratés, mais ne prennent pas d’anti-diarrhéiques, afin de permettre l’élimination de la bactérie et de ses toxines dans les selles.
Comment prévenir l’infection ?
Les connaissances actuelles ne permettent pas de réduire l’incidence de ECEH au sein des élevages bovins. En revanche, via des tests, il est possible de déterminer si un animal est porteur de la bactérie. Le cas échéant, la viande peut subir un traitement bactéricide qui consiste à la chauffer ou à l’irradier. Ces techniques, bien qu’étant efficaces, ne garantissent pas systématiquement l’absence de ECEH dans les aliments. Pour se prémunir efficacement de ces infections, il faut respecter l’application de pratiques d’hygiène strictes tout au long de la chaine alimentaire, du producteur au consommateur.
Le personnel impliqué dans la production et la préparation de produits végétaux et animaux crus doit être formé aux bonnes pratiques d’hygiène.
Concernant les consommateurs et les cuisiniers, il est possible d’éviter la plupart des infections par ECEH en respectant les recommandations suivantes :
-
cuire à cœur la viande hachée de bœuf en particulier chez les enfants de moins de 5 ans ;
-
les jeunes enfants doivent éviter de consommer des fromages au lait cru ;
-
laver les fruits, les légumes et herbes aromatiques surtout s’ils sont consommés crus ;
-
se laver les mains avant de préparer les repas et aussi souvent que nécessaire ;
-
veiller à l’hygiène du matériel en cuisine, notamment lorsqu’il a été en contact avec de la viande crue, afin d’éviter les contaminations croisées ;
-
séparer les aliments cuits des aliments crus ;
-
éviter le contact de très jeunes enfants (moins de 5 ans) avec les animaux de ferme, notamment les bovins, ovins et leur environnement ;
-
ne pas boire d’eau non contrôlée sur le plan microbiologique (puits, source).
Combien de personnes touchées ?
Chaque année en France on dénombre environ 160 infections sévères à Escherichia coli entérohémorragique.
En 2019, 71 % de ces cas de SHU pédiatriques étaient âgés de moins de trois ans. En France une surveillance nationale de ces infections a été initiée dès 1996. Elle est basée sur la surveillance des cas de SHU chez l’enfant de moins de 15 ans et repose sur une notification par les services hospitaliers pédiatriques à Santé publique France.
Vidéo
Questions à François-Xavier Weill
Escherichia Coli : définition, causes, modes de transmission, symptômes, prévention...
FAQ
Qu’est-ce que Escherichia coli ?
Escherichia coli est une bactérie que l’on connaît depuis plus de 100 ans. Cette bactérie vit dans le tube digestif des animaux et des humains. On en dénombre une très grande variété. La plupart de ces bactéries vivent paisiblement dans notre tube digestif. Mais au cours de l’évolution, certains types de bactéries ont acquis des facteurs de virulence, les rendant pathogènes pour certaines parties de notre corps. 2 exemples :
- le tractus urinaire (ensemble des organes qui éliminent les déchets de l’organisme), sujet aux infections urinaires.
- l'intestin, cible de prédilection des infections à Escherichia coli.
On dénombre chaque année en France environ 160 infections sévères à Escherichia coli entérohémorragique et on déplore un décès tous les ans ou tous les deux ans.
Quelles bactéries Escherichia coli sont dangereuses pour l’homme ?
À l'Institut Pasteur, au sein du Centre national de référence des Escherichia coli, Shigella et Salmonella, nous surveillons plus particulièrement les Escherichia coli entérohémorragiques.
Transmises par des aliments, ces Escherichia coli possèdent un gène codant pour une toxine très puissante que l'on appelle la shigatoxine, responsable d'une infection sévère nommée le syndrome hémolytique et urémique.
Quelles sont les personnes les plus exposées à Escherichia coli ?
Les personnes les plus exposées aux infections aux Escherichia coli entérohémorragiques sont les enfants, en particulier les très jeunes enfants de moins de cinq ans.
Ils sont plus sensibles que les autres au syndrome hémolytique et urémique à l’origine des infections les plus sévères.
Quels aliments sont concernés par les Escherichia coli entérohémorragiques ?
Les Escherichia coli entérohémorragiques vivent dans le tube digestif des ruminants. Lors de l'abattage ou lors de la traite, des matières fécales contaminées peuvent souiller du lait ou des carcasses. De ce fait, les principaux aliments contaminés par les Escherichia coli entérohémorragiques sont :
- la viande hachée de bœuf,
- le lait cru,
- le fromage au lait cru,
- les légumes insuffisamment épluchés ou lavés,
- les produits à base de farine.
Quels sont les modes de contamination aux bactéries Escherichia coli ?
La contamination par les Escherichia coli entérohémorragiques est essentiellement due à l’ingestion d’aliments contaminés, consommés crus ou insuffisamment cuits. Il existe cependant d'autres possibilités de s'infecter. La contamination interhumaine, notamment via des mains sales (manuportage).
On constate une plus forte proportion dans les communautés d'enfants : si l'hygiène des mains n’est pas irréprochable après avoir changé la couche d'un enfant infecté, la contamination à d'autres personnes de cette même communauté sera accrue.
Quels sont les symptômes d’une infection à Escherichia coli ?
Lors d'une consommation d'un aliment contaminé par des Escherichia coli entérohémorragiques, les premiers signes apparaissent aux alentours du troisième ou quatrième jour, parfois jusqu'à dix jours.
Il s’agit de douleurs abdominales, de crampes, de diarrhées qui peuvent devenir rapidement sanglantes. Une semaine après cet épisode digestif peut survenir une infection beaucoup plus sévère : le syndrome hémolytique et urémique. Ce syndrome survient dans 10 % des cas et se manifeste par une fatigue, une pâleur, une diminution des urines qui deviennent beaucoup plus foncées.
Comment peut-on détecter une infection à Escherichia coli ?
La détection des infections à Escherichia coli entérohémorragiques se fait par un examen de laboratoire appelé coproculture. Cet examen des selles du patient permet de détecter ou non la présence des Escherichia coli à l’origine de l’infection.
Comme il y a de très nombreux Escherichia coli dans notre tube digestif, il faudra reconnaître en particulier les Escherichia coli entérohémorragiques, en détectant le gène codant la shigatoxine, ou bien la toxine elle-même, par des méthodes de laboratoire.
Comment éviter la contamination à la bactérie Escherichia coli ?
La prévention des infections Escherichia coli entérohémorragiques repose tout d’abord sur l’hygiène des mains. Un bon lavage des mains avant de préparer le repas, après avoir été aux toilettes, après avoir touché des animaux domestiques, est recommandé.
Concernant les aliments, il est recommandé pour les très jeunes enfants de cuire la viande à cœur et d’éviter le lait cru et le fromage au lait cru à pâte molle.
De façon plus générale :
- bien éplucher et laver les légumes
- ne pas consommer de produits à base de farine non cuite (pâte à pizza, pâte à cookies)
- ne pas boire d'eau qui n’est pas microbiologiquement contrôlée (eau de ruisseau, eau de source).
Comment soigner une infection due à la bactérie Escherichia coli ?
Le traitement des infections sévères à Escherichia coli entérohémorragique est effectué à l'hôpital. Il consiste à compenser la perte des globules rouges - l'anémie - par des transfusions sanguines et l'insuffisance rénale en effectuant des dialyses. La plupart des antibiotiques sont contre-indiqués : en détruisant la bactérie, ils risquent d’aggraver le syndrome hémolytique et urémique en rediffusant la toxine en plus grande quantité.
A quand remonte la première intoxication à Escherichia coli ?
Les ECEH peuvent être à l’origine de toxi-infections alimentaires (TIA) graves. La première souche de ECEH a été isolée lors d’une flambée de TIA survenue aux Etats-Unis en 1982. L’épidémie avait été provoquée par des hamburgers dont les steaks hachés étaient insuffisamment cuits. Depuis, les ECEH ont engendré de nombreuses autres flambées épidémiques et représentent donc un problème de santé publique. Parmi les crises sanitaires passées, citons l’intoxication due à des steaks hachés contaminés en France en 2005 ou celle liée à des graines germées de fenugrec en Europe en 2011.