Mise à jour - Décembre 2024
Quelles sont les causes ?
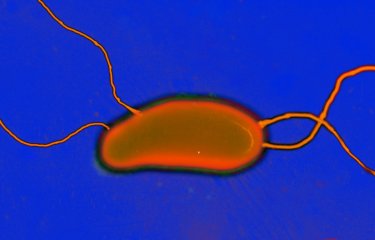
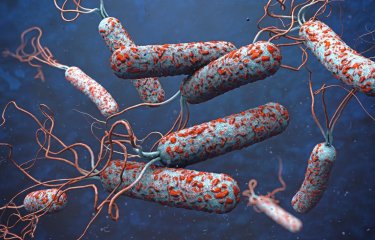
Le choléra est causé par une bactérie de l’espèce Vibrio cholerae. Différents sérogroupes (plus de 200) de cette espèce existent et uniquement les sérogroupes O1 (et rarement O139) sont responsables du choléra. De plus, ces bactéries doivent produire la toxine cholérique et appartenir à une lignée génétique particulière, la lignée El Tor de la 7ème pandémie.
Comment se transmet la bactérie ?
Le vibrion cholérique est une bactérie très mobile, aux exigences nutritionnelles modestes, dont l’homme est le réservoir. Le delta du Gange, lieu de très fortes interactions entre l’homme et l’environnement aquatique est considéré comme une source permanente de nouvelles souches de l’agent du choléra au niveau mondial. La maladie résulte de l’ingestion d’eau ou d’aliments contaminés ou bien via les mains souillées. Une fois dans l’intestin, les vibrions sécrètent notamment la toxine cholérique, principale responsable des pertes importantes d’eau et d’électrolytes qui peuvent atteindre 15 litres par jour. L’homme joue à la fois le rôle de milieu de culture et de moyen de transport pour le vibrion cholérique. Les selles diarrhéiques libérées en grande quantité sont responsables de la propagation des bacilles dans l’environnement et de la transmission féco-orale. De plus, la période d’incubation et surtout le portage asymptomatique favorisent le transport des vibrions sur de plus ou moins longues distances.
Les principaux facteurs favorisants la transmission de l’infection sont le niveau socio-économique et les conditions de vies des populations. Les fortes concentrations de population associées à une hygiène défectueuse jouent un rôle important dans l’apparition et le développement d’une épidémie de choléra.
Quels sont les symptômes ?
Dans environ 80% des cas l’infection se présente comme une diarrhée banale. Entre 10 et 20% des personnes infectées vont déclarer une maladie sévère. L’incubation est de quelques heures à quelques jours. La production de la toxine cholérique par la bactérie entraine de violentes diarrhées et des vomissements sans fièvre, avec des pertes massives d’eau et d’électrolytes entrainant une déshydratation majeure. En l’absence de traitement, dans ses manifestations les plus sévères, le choléra est l’une des maladies infectieuses les plus rapidement mortelles : la mort survient entre 1 à 3 jours, par collapsus cardio-vasculaire dans 25 à 50% des cas. La mortalité est plus élevée chez les enfants, les personnes âgées et chez les individus fragilisés.
À LIRE AUSSI
Comment diagnostiquer l’infection ?
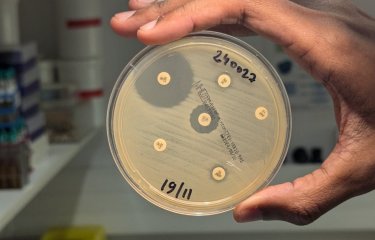
Le diagnostic du choléra se fait par une analyse de selles en laboratoire. La bactérie sera isolée et caractérisée comme étant un vibrion cholérique en effectuant une culture puis une identification. Elle peut également être détectée par une technique PCR dans un premier temps, suivi d’une culture pour obtenir la souche de V. cholerae. La confirmation est effectuée par le Centre National de Référence Vibrions et Choléra lorsque la souche de V. cholerae appartient aux sérogroupes O1 (ou O139), produit la toxine cholérique et appartient à la lignée El Tor de la 7ème pandémie.
Quels sont les traitements ?
Le traitement consiste essentiellement à compenser les pertes digestives d’eau et d’électrolytes. La réhydratation est assurée par voie orale ou par voie intraveineuse, selon le degré de déshydratation. L’amélioration est perceptible au bout de quelques heures et la guérison, sans séquelle, est obtenue en quelques jours.
L’antibiothérapie est utile dans les cas graves, mais l’émergence de souches de vibrions cholériques multi-résistantes aux antibiotiques nécessite de tester la sensibilité aux antibiotiques sur un échantillon représentatif de souches isolées.
Comment prévenir l’infection ?
L’amélioration de l’accès à l’eau potable et les mesures d’hygiène générale sont essentielles dans la lutte contre le choléra, impliquant une véritable mobilisation sanitaire en cas d’épidémie, et un développement de l’éducation sanitaire dans les pays où le choléra sévit régulièrement. Lors d’une épidémie de choléra, en parallèle des mesures décrites précédemment, une campagne de vaccination appelée vaccination réactive par des vaccins anticholériques oraux (VCO) est mise en place après attribution de vaccin par l’OMS en provenance du stock mondial de VCO constitué en 2013. Il s’avère aujourd’hui nécessaire d’augmenter ce stock mondial de vaccins pour faire face à l’augmentation de la demande avec des restrictions d’approvisionnement qui devraient perdurer jusqu’en 2025.
Deux vaccins oraux sont actuellement préqualifiés par l’OMS :
- Dukoral® (non inclus dans le stock mondial), utilisé principalement pour les voyageurs. Ce vaccin est constitué germes entiers tués de V. cholerae O1 associés à une sous-unité B recombinante de la toxine cholérique. Il nécessite l’administration de 2 doses à 7 jours minimum et 6 semaines maximum d’intervalle, et confère une protection 1 semaine après l’administration de la seconde dose. La protection obtenue est de 85 à 90% à 6 mois et 60% après 2 ans.
- Euvichol® (inclus dans le stock mondial). Ce vaccin est constitué à partir de germes entiers tués de V. cholerae O1 et O139. Il nécessite l’administration de 2 doses et confère 65% d’efficacité à 5 ans. Cependant du fait des restrictions d’approvisionnement en vaccin, des schémas d’administration à 1 dose ont dû être utilisé ces dernières années pour la vaccination réactive, limitant la durée de protection dans le temps.
Un nouveau VCO simplifié, le vaccin Euvichol-S®, a été préqualifié au début de 2024 et devrait être sur le marché mondial à la fin de l’année. Cela contribuera à augmenter le stock mondial de vaccins.
Le vaccin Vaxchora® non préqualifié par l’OMS est actuellement disponible en France. Il est constitué d’une souche vivante de V. cholerae O1 du biotype classique mais de virulence atténuée. Il nécessite l’administration d’une seule dose.
Il est important de souligner qu’il n’existe pas aujourd’hui de vaccin induisant une protection à long terme contre le choléra. Or la menace que représente aujourd’hui le choléra et les difficultés de mise en œuvre des mesures d’hygiène et d’assainissement rencontrées dans de nombreux pays, montrent qu’il reste important de poursuivre les recherches sur la vaccination anticholérique.
Concernant les voyageurs, il n’est aujourd’hui pas recommandé habituellement de vacciner les voyageurs à destination de pays avec des épidémies de choléra par le conseil supérieur d’hygiène publique de France (2004). Il pourrait éventuellement être préconisé pour le personnel de santé allant travailler auprès de patients ou dans des camps de réfugiés en période d’épidémie. Pour les voyageurs la première prévention contre le choléra demeure le respect des mesures d’hygiène :
- Lavage des mains
- Boire uniquement de l’eau potable, éviter l’eau du robinet et les glaçons. S’il n’est pas possible d’avoir de l’eau potable, des comprimés de purification de l’eau, des filtres ou du chlore doivent être utilisés. Si l’eau est trouble/sale, elle doit être filtrée au préalable.
- Manger uniquement des aliments surs en cuisant correctement celle-ci, en la consommant chaude, conserver la nourriture couverte et ne pas manger l’aliments crus.
Qui est touché ?
Sept pandémies de choléra se sont succédées depuis 1817. Cette date marque le début de la 1ère pandémie qui a envahi l’Asie, le Moyen-Orient et en partie de l’Afrique à partir de l’Asie. Toutes les pandémies suivantes ont eu l’Asie comme point de départ, atteignant tous les continents y compris l’Europe. Nous sommes actuellement toujours dans la 7ème pandémie qui a débuté en 1961 en Indonésie, avant d’envahir le reste de l’Asie (dès 1962), puis l’Afrique (1970) et l’Amérique Latine (1991).
L’Afrique est actuellement le continent le plus touché avec des épidémies dans différents pays et avec certains pays devenus endémiques. Le choléra touche notamment les personnes n’ayant pas un accès suffisant à l’eau potable. ElleCette maladieest une menace pour la santé publique et montre une absence d’équité entre les populations. Les conflits et les mouvements de masse de réfugiés favorisent les épidémies. De vastes épidémies comme celles qui se sont déclarées en Haïti fin octobre 2010 ou au Yémen en 2016, illustrant la menace bien actuelle que constitue ce fléau pour la santé publique. Ces 2 épidémies majeures après s’être arrêtées ont repris en 2022 lors de la résurgence mondiale du choléra. D’autres pays n’ayant pas été touchés par le choléra depuis longtemps tels que le Liban et la Syrie ont également été touchées par des épidémies en 2022. En avril 2024, une épidémie s’est déclarée dans le département français de Mayotte, à la suite de l’épidémie qui s’était déclarée aux Comores en février 2024.
À l’Institut Pasteur
Le Centre national de référence (CNR) Vibrions et Choléra, situé dans l’unité des Bactéries pathogènes entériques à l’Institut Pasteur, est désigné par le ministère en charge de la Santé, et plus particulièrement par la Direction Générale de la Santé (DGS) pour surveiller, confirmer et déclarer les cas de choléra importés sur le territoire français (4 à 5 par an), où, comme dans de nombreux pays, cette maladie est à déclaration obligatoire. Du fait de ses collaborations avec des microbiologistes de pays atteints par des épidémies de choléra, ou avec des organisations humanitaires non gouvernementales, il participe également au suivi des souches de vibrions cholériques circulant dans le monde et au signalement de l’émergence de nouveaux variants ou de souches multirésistantes aux antibiotiques. Une base de données génomiques développée dans l’unité a permis de retracer l’histoire de la 7ème pandémie cholérique au niveau des continents africains, américains et européens et constitue un outil majeur pour améliorer la compréhension de l’épidémiologie du choléra.
L’Institut Pasteur est membre de la Global Task Force on Cholera Control (GTFCC) de l’OMS, réseau de plus de 50 organisations réunissant des partenaires impliqués dans la lutte contre le choléra dans le cadre d’une approche globale multisectorielle et assure en particulier le leadership d’un groupe de travail « Surveillance Laboratoire », qui a publié différentes notes techniques. En octobre 2017, 35 partenaires de la GTFCC, dont l’Institut Pasteur, ont signé un engagement sans précédent dans la lutte contre le choléra passant par la mise en œuvre d’une feuille de route mondiale (Declaration on Ending Cholera) ayant pour objectif une réduction de 90 % des décès dus au choléra d’ici à 2030.