- EN
- FR
- EN
- FR

Les infections à Yersinia
Les infections à Yersinia
Le genre Yersinia appartient à la famille des Yersiniaceae et est composé de 27 espèces dont trois sont pathogènes pour l’Homme : Y. pestis, Y. pseudotuberculosis et Y. enterocolitica. L’espèce Y. wautersii est considérée comme probablement pathogène.
Les autres espèces (Y. frederiksenii, Y. kristensenii, Y. intermedia, Y. aldovae, Y. mollaretii, Y. bercovieri, Y. rohdei, Y. ruckeri, Y. aleksiciae, Y. massiliensis, Y. similis, Y. entomophaga, Y. pekkanenii, Y. nurmii, Y. hibernica, Y. canariae, Y. artesiana, Y. alsatica, Y. proxima, Y. vastinensis, Y. thracica, Y. occitanica et Y. fenwicki) sont avirulentes chez l’Homme.
LES YERSINIOSES ENTÉRIQUES
1. Epidémiologie
Y. enterocolitica et Y. pseudotuberculosis sont présentes dans le monde entier, mais elles prédominent dans les pays tempérés et froids. Elles représentent la 4ème cause de diarrhées bactériennes en France et en Europe, après Campylobacter, Salmonella et les E. coli producteurs de Shiga toxine (STEC). Leur transmission se fait principalement par voie oro-fécale, après ingestion d'aliments contaminés. En France, les infections se manifestent le plus souvent sous forme de cas sporadiques ou de cas groupés en faible nombre.
L'incidence des yersinioses humaines serait comprise entre 2 et 16/100 000 habitants en France. Ce nombre est en réalité fortement sous-estimé du fait de l’absence de recherche systématique de ces pathogènes dans les selles, de la nécessité d'utiliser des milieux et des conditions de cultures particuliers et de l'absence d'envoi systématique des souches isolées au CNR.
Y. enterocolitica a pour principal réservoir le porc et accessoirement les bovins, ovins et caprins, chez lesquels le portage est le plus souvent asymptomatique. Cette espèce est la principale cause de yersinioses humaines en France (98% des souches pathogènes reçues au CNR) et dans la plupart des pays du monde. Un pic d'infections à Y. enterocolitica se produit chaque année au moment de la période estivale en France. Si la consommation de viande porcine insuffisamment cuite demeure la principale source de yersinioses entériques humaines, les foyers infectieux d’origine caprine et bovine semblent, quant à eux, être liés à la consommation de fromages au lait cru, comme le suggèrent les deux épisodes épidémiques survenus en 2024‑2025.Y. pseudotuberculosis a pour réservoir l'environnement et de nombreuses espèces animales chez lesquelles elle peut causer une infection symptomatique et parfois la mort, notamment chez les lièvres et les singes. Cette espèce est beaucoup plus rarement isolée que Y. enterocolitica en France (2% des yersinioses humaines), et les infections humaines prédominent au cours de la saison froide.
Parmi les 2 espèces responsables de yersinioses entériques, l’épidémiologie diffère selon l’espèce et/ou le génotype :
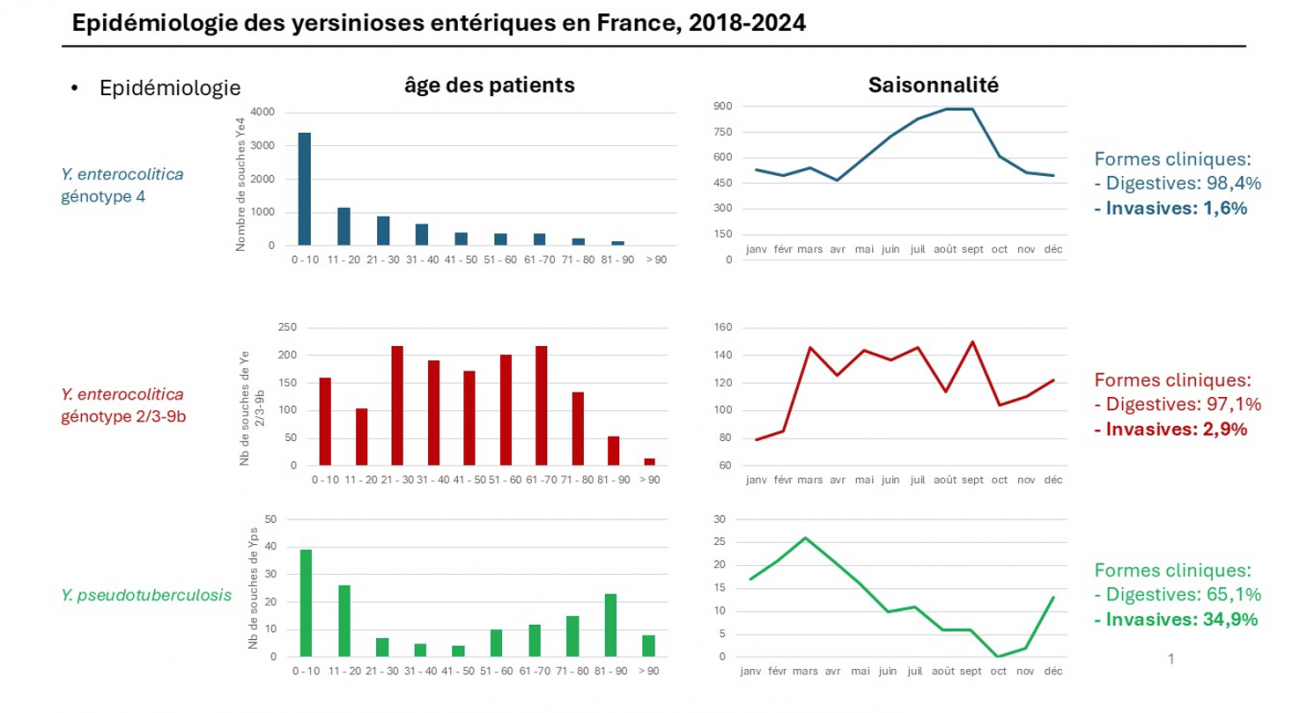
- les souches de Y. enterocolitica de génotype 4 touchent essentiellement les enfants de moins de 10 avec une forte saisonnalité des infections marqué en été. Les infections digestives représentent plus de 98% des cas.
- Les souches de Y. enterocolitica de génotype 2/3-9b touchent toutes les classes d’âge de la population avec une saisonnalité moins marqué (moins de cas pendant l’hiver). Si la majorité des formes d’infections sont digestives, le nombre d’infection invasive est plus élevé que pour le génotype 4 (2,9%).
- Les souches de Y. pseudotuberculosis touchent principalement les jeunes de moins de 20 ans et les personnes de plus de 50 ans. Les cas de pseudotuberculose prédominent l’hiver. Yersinia pseudotuberculosis provoque fréquemment des infections graves : près de 35 % des cas sont des formes invasives, touchant surtout les personnes âgées présentant des pathologies sous‑jacentes.
2. Clinique
Y. enterocolitica provoque une entérite aiguë s'accompagnant de fièvre, diarrhées et douleurs abdominales, touchant toutes les classes d'âges, mais avec une prédominance chez l'enfant de moins de 10 ans. L'infection est le plus souvent modérée et spontanément résolutive, bien que des cas d'infections de longue durée avec altération profonde de l'état général soient parfois observés.
Y. pseudotuberculosis est typiquement responsable d'une adénite mésentérique se traduisant cliniquement par un syndrome pseudo appendiculaire. Les formes digestives prédominent chez l’enfant et l’adolescent alors que les formes invasives touchent surtout les sujets de plus de 60 ans (54% des cas de pseudotuberculose).
Les yersinioses sont souvent sévères chez les personnes de plus de 60 ans qui développent des formes généralisées, fréquemment mortelles. Une bouffée de pseudotuberculose survenue en France en 2005, a causé la mort d'un quart des patients. Certaines conditions sous-jacentes comme une hypersidérémie, une cirrhose hépatique ou un diabète sont des facteurs fortement prédisposant aux formes généralisées.
Les complications secondaires les plus fréquentes sont d'origine immunologique, à type d'érythème noueux et d'arthrites réactionnelles, prédominant chez les sujets HLA-B27.
LA PESTE
1. Epidémiologie
La peste est une maladie qui sévit toujours de nos jours en Afrique, Asie et Amérique et fait partie des maladies ré-émergentes dans le monde. Les foyers les plus importants se situent à Madagascar, en République Démocratique du Congo et en Ouganda. A Madagascar, la peste est endémique et plusieurs centaines de cas surviennent chaque année lors de la saison de la peste entre septembre et avril. Une épidémie de peste pulmonaire de grande ampleur a même touché Madagascar avec plus de 2400 cas suspects de peste entre septembre et novembre 2017. En Asie, les foyers principaux se trouvent en Chine, en Mongolie et en Indonésie. En Amérique, le principal foyer se trouve au Pérou, mais les Etats Unis ne sont pas épargnés : des cas autochtones de peste humaine sont rapportés chaque année dans les états du Colorado et du Nouveau-Mexique. Aucun cas de peste n’a été signalé récemment en Océanie ou en Europe. En France, les derniers cas survenus datent de 1945 en Corse.
Une des caractéristiques des épidémies de peste est leur capacité à "s’éteindre" pendant plusieurs années avant de réapparaître brutalement sous forme épidémique. Une flambée épidémique de peste a ainsi touché la Tanzanie en 1991 (1293 cas) et le Myanmar en 1992 (528 cas). En Inde, une épidémie de peste pulmonaire a éclaté en 1994, alors que l’on croyait la maladie éradiquée depuis presque 30 ans. Presque simultanément à l’épidémie en Inde, des cas de peste bubonique (128 cas) ont été enregistrés au Mozambique après plus de 15 ans de silence, et se sont propagés au Zimbabwe et au Malawi tout proches. Presque au même moment, une épidémie est survenue au Pérou (1031 cas en 1993-1994). Malgré leur apparition rapprochée, il n’existe probablement pas de lien épidémiologique entre les épidémies asiatiques, américaines et africaines. Plus récemment (1997), des cas humains de peste sont survenus en Jordanie après 80 années de silence. La peste est également réapparue en Algérie, dans la région d’Oran en 2003, après une période de silence inter-épidémique de 50 ans. Une épidémie de peste pulmonaire a de plus éclaté dans une mine de diamants en République Démocratique du Congo en décembre 2004 et une épidémie de grande ampleur s’est à nouveau produite dans ce pays en 2006 et en 2008. Des cas humains de peste sont survenus en Afghanistan en 2007, un pays où jamais un seul cas n'avait jusqu'à présent été rapporté. Encore plus récemment, la maladie est réapparue en Lybie 2009, après 25 ans de silence apparent, et au Kyrgyzstan en 2013 après 30 ans d'absence. Il ne fait nul doute que la peste est actuellement une maladie en pleine ré-émergence.
2. Clinique
Chez l’homme, la peste revêt trois formes principales : bubonique (la plus fréquente), septicémique et pulmonaire.
La peste bubonique est contractée par piqûre de puce. La période d’incubation dure de 2 à 8 jours, pendant laquelle la bactérie migre jusqu’au ganglion lymphatique drainant le site de la piqûre. Les signes cliniques sont caractérisés par un syndrome infectieux très sévère (forte fièvre, atteinte profonde de l’état général) accompagné d’une hypertrophie très douloureuse du ganglion (bubon). Dans 20 à 40% des cas, le bubon suppure et la maladie guérit après un temps de convalescence assez long. Sinon, la bactérie dissémine dans le sang, la rate, le foie, entraînant une septicémie et un choc septique causant la mort en 3 à 6 jours.
La peste peut prendre une forme septicémique d’emblée si la bactérie est inoculée directement dans un vaisseau sanguin ou au travers des muqueuses.
Dans certains cas, la bactérie dissémine jusqu’au poumon et la transmission interhumaine du bacille est alors possible par inhalation d’aérosols infectés. La forme pulmonaire est caractérisée par une toux, une dyspnée sévère et des hémoptysies entraînant systématiquement la mort, le plus souvent en 3 jours.
Mis à jour le 27 mars 2026

