Mise à jour - Février 2025
Introduction
En privant les malentendants de l’interaction sociale étroitement liée à la perception de la parole, les atteintes de l’audition engendrent une souffrance psychologique importante liée à l’isolement, souvent associée à un état dépressif. Cette rupture du lien social peut conduire à une perte d’autonomie progressive. Il est établi depuis peu que les atteintes auditives survenant chez l’adulte autour de la cinquantaine constituent le premier facteur de risque de la démence.
Aujourd’hui, un espoir est permis grâce d’une part aux avancées pionnières réalisées en particulier dans le laboratoire de « génétique et physiologie de l’audition » de l’Institut Pasteur et d’autre part à la création d’un institut dédié à l’audition, l’Institut de l’Audition, un nouveau centre de recherche de l’Institut Pasteur, à l’initiative de la Fondation pour l’Audition. Les avancées réalisées permettent :
- d’étendre la recherche aux formes de surdités d’apparition tardive, aux atteintes centrales du système auditif, et aux pertes de l’audition induites par son principal agresseur, le bruit ;
- de développer une nouvelle médecine dédiée à la prise en charge de la surdité, en couplant approches diagnostiques innovantes et mise au point de solutions thérapeutiques curatives (de la cochlée et des neurones qui innervent le système auditif).
L’Institut de l’Audition, par le regroupement d’experts du domaine qui s’étend de la biophysique aux neurosciences cognitives, crée les conditions de découvertes majeures portant sur la compréhension du développement et du fonctionnement du système auditif dans son ensemble, dans une dimension multi-échelle allant de la molécule au comportement. De plus, la recherche translationnelle de l’Institut de l’Audition, bénéficie des meilleurs atouts : une expertise de haut niveau en neurosciences fondamentales de l’audition, un Centre de Recherche dédié à l’Innovation en Audiologie Humaine (CERIAH) et des collaborations avec les ORLs des services pédiatriques et adultes de l’AP-HP, des hôpitaux et CHUs en région (Clermont Ferrand, Lyon et Bordeaux) , les ORLs du secteur privé et les autres professionnels de la santé auditive, en particulier les audioprothésistes.
Les causes des atteintes de l’audition
Les formes de surdité sont multiples et variées. Elles peuvent être classées selon :
- le degré de la perte auditive en surdité légère, modérée, sévère ou profonde ;
- l’association ou non à d’autres signes cliniques, en surdité isolée ou syndromique ;
- l’emplacement de l’atteinte primaire du système auditif, en surdités de transmission (mécaniques), liées à un défaut de l’oreille externe ou de l’oreille moyenne, et en surdité de perception (neurosensorielle), liée à un défaut situé en un emplacement quelconque du système auditif, de la cochlée au cortex cérébral auditif.
On distingue schématiquement les causes génétiques et les causes environnementales des atteintes auditives. Dans les pays développés, les surdités sévères ou profondes décelées à la naissance ou en période pré-linguale (avant l’âge d’acquisition du langage), sont principalement dues à des atteintes géniques. Il s’agit de formes de surdités dont l’atteinte d’un seul gène rend compte de chacune d’elles (formes mono-géniques de surdité). Des facteurs génétiques sont également impliqués dans la surdité liée à l’âge, la presbyacousie, dont le déchiffrage est encore limité.
Les causes environnementales regroupent des causes infectieuses (infections prénatales par le cytomégalovirus (CMV), otites virales ou bactériennes…), et iatrogènes (prise de médicaments ototoxiques : certains antibiotiques (comme les aminoglycosides) et certains traitements chimio-thérapeutiques (cisplatine)).
L’agresseur principal du système auditif, à tout âge et à l’échelle planétaire, est la surexposition sonore. De ce fait, le système auditif est le système sensoriel le plus vulnérable aux changements environnementaux liés à l’urbanisation.
À LIRE AUSSI
Pour chacun des facteurs environnementaux mentionnés ci-dessus, il existe des facteurs de susceptibilité génétique qui expliquent la variabilité des atteintes auditives d’un individu à l’autre, en réponse à une même exposition à ces agents environnementaux. Selon l’Organisation mondiale de la santé (OMS) 1,1 milliard de jeunes sont aujourd’hui soumis à un risque de pertes auditives, principalement par l’écoute musicale prolongée et à forte intensité (écoute au casque et baladeurs audionumériques).
Les surdités de transmission, souvent consécutives à des otites, sont légères ou moyennes. Ces surdités sont parfois favorisées par des malformations de l’oreille (comme l’aplasie) intégrées dans un syndrome héréditaire. L’otospongiose,à l’origine d’une surdité de transmission survenant autour de la trentaine est due à uneatteinte de l’étrier, osselet de l’oreille moyenne, d’origine génétique et environnementale.
La prévalence des surdités de perception ou neurosensorielles est bien supérieure à celle des surdités de transmission. Il s’agit dans la plupart des cas d’atteintes cochléaires. Le degré de la perte auditive est variable. Les surdités de perception sévères ou profondes, et sont en règle générale causées par des atteintes géniques. S’y ajoutent celles déclenchées par un traumatisme sonore et les surdités brusques dont l’origine est largement méconnue. En France, elles touchent un enfant sur 700 à la naissanceet environ un jeune adulte sur 500 avant l’âge de 20 ans. Ce déficit est notamment à l’origine de grandes difficultés dans l’acquisition du langage oral et dans les apprentissages scolaires. La prise en charge d’un enfant malentendant est éducative, orthophonique et prothétique (prothèse conventionnelle ou implant cochléaire).
La presbyacousie, surdité neurosensorielle liée à l’âge, représente environ 90% des atteintes auditives. Elle est sous la dépendance de facteurs génétiques mais aussi environnementaux, au premier rang desquels, la surexposition au bruit.Aujourd’hui, on estime qu’environ un tiers de la population de plus de 65 ans souffre de presbyacousie. Le nombre des personnes atteintes de presbyacousie ne cesse de croître en raison du vieillissement de la population et de la surexposition sonore, liée à la continuelle augmentation de la densité de la population dans les villes.
Notons que les atteintes auditives liées à la surexposition à des bruits continus ou l’exposition à des bruits impulsionnels constituent le premier poste de dépenses de santé des armées aux États-Unis et le second en France.
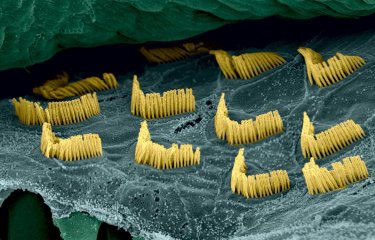
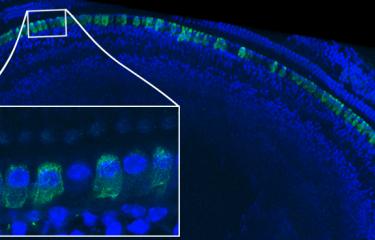
Au cours des 25 dernières années, la surdité neurosensorielle du sujet jeune a été démembrée en plus d’une centaine d’entités distinctes, chacune étant identifiée par l’altération d’un gène spécifique. L’approche génétique, fondée sur l’étude des formes héréditaires de surdité chez l’homme, a aussi été particulièrement efficace pour déchiffrer la physiologie moléculaire de la cochlée. Considérons par exemple le syndrome de Usher, un handicap sensoriel particulièrement invalidant parce qu’il touche à la fois l’audition, la vision et dans certaines formes également l’équilibre. Grâce à la découverte des gènes responsables de la forme la plus sévère et à la compréhension des atteintes auditives correspondantes par des chercheurs du laboratoire de génétique et de physiologie de l’Institut Pasteur, c’est la composition de la machinerie moléculaire de conversion de l’énergie sonore en signaux électriques qui a été découverte. En parallèle, grâce au diagnostic moléculaire fondé sur la découverte des gènes impliqués, les enfants atteints par ce syndrome, sont diagnostiqués dès la naissance soit bien longtemps avant l’apparition de l’atteinte visuelle. Ils bénéficient en conséquence d’une prise en charge de plus en plus précoce et de façon prioritaire de l’implantation cochléaire.
L’épidémiologie
Selon l’Organisation mondiale de la santé (OMS), 466 millions de personnes dans le monde ont aujourd’hui une déficience auditive handicapante et 34 millions d'entre elles sont des enfants. Les experts estiment que d’ici 2050, plus de 900 millions de personnes, soit une personne sur 10, souffrira d’une atteinte auditive invalidante.
La prise en charge des surdités
Les surdités de transmission sont pour la plupart traitables par les antibiotiques ou la chirurgie. Les surdités neurosensorielles, quant à elles, ne le sont pas. A ce jour, seul le recours à des prothèses est possible selon la sévérité et le site de l’atteinte :
- prothèses auditives conventionnelles ;
- implants cochléaires.
Les prothèses conventionnelles sont des amplificateurs sonores dont le traitement numérique des sons a considérablement amélioré l’efficacité ; elles s’adressent aux personnes dont la surdité est modérée ou sévère. L’implant cochléaire est un système électro-acoustique qui court-circuite les cellules sensorielles et stimule directement les neurones du nerf auditif. Il s’adresse aux enfants et aux adultes atteints de surdité profonde sous réserve de la préservation des neurones du nerf auditif et neurones qui, au-delà, véhiculent et traitent l’information auditive. Les sons captés par un microphone externe sont transmis à un microprocesseur externe qui les code en signaux électriques. Ces signaux électriques codés sont distribués entre des électrodes dont chacune stimule un groupe de neurones du nerf auditif. Les succès de l’implantation cochléaire sont amplement démontrés chez le jeune enfant. Ils dépendent étroitement de la plasticité cérébrale qui va modeler les réseaux neuronaux du cortex auditif sur les signaux électriques codant le son qu’il reçoit. Chez l’adulte sourd profond depuis la période pré-linguale, cette période de plasticité étant révolue depuis longtemps, les résultats de l’implantation cochléaire sont nettement plus limités et sont acquis au prix d’une longue réhabilitation assurée par les orthophonistes. Chez l’adulte devenu sourd profond, le cerveau auditif antérieurement développé s’adaptera au nouveau codage électrique des sons que fournit l’implant cochléaire. Avec l’implant cochléaire, l’écoute dans le bruit comme l’écoute musicale, ne sont toutefois pas satisfaisantes.
Illustrant les limites possibles de l’implantation cochléaire en fonction de l’atteinte auditive sous-jacente, les chercheurs de l’Institut Pasteur ont montré que, dans une forme particulière de surdité, la neuropathie auditive DFNB59 due à un déficit en une protéine, la pevjakine, les neurones du nerf auditif sont atteints. Ils présentent une hypervulnérabilité à toute stimulation acoustique ou électrique. En conséquence, la stimulation électrique que produit l’implant cochléaire pourrait ne pas avoir l’effet bénéfique escompté.
Le premier essai clinique de thérapie génique en France, nommé Audiogene, est en cours. Audiogene a été développé par un consortium français qui regroupe des équipes de l’Institut de l’Audition (UMR Institut Pasteur, Inserm, CNRS / IHU reConnect), du service ORL et du Centre de Recherche en Audiologie pédiatrique de l’hôpital Necker-Enfants malades AP-HP ainsi que de Sensorion et de la Fondation Pour l’Audition. L’essai cible le gène OTOF qui a été découvert en 1999 à l’Institut Pasteur par l’équipe du Pr Christine Petit (Institut de l’Audition, Institut Pasteur, IHU reConnect). L’essai consiste à évaluer la sécurité d’emploi et l’efficacité d’un nouveau médicament de thérapie génique chez des enfants sourds profonds âgés de 6 mois à 31 mois.